Отрубевидный лишай – это грибковое заболевание...
Трубчатый (отрубевидный) лишай
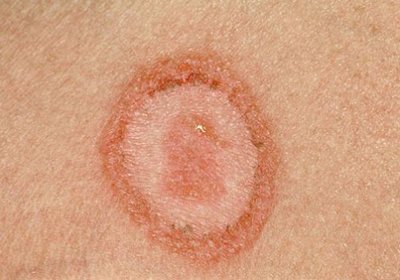
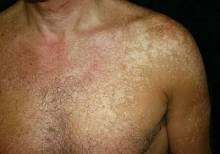
Трубчатый (отрубевидный, разноцветный) лишай — кожное заболевание, вызываемое особым видом грибка и характеризующееся поражением наружного слоя эпидермиса и волосяной кутикулы с появлением при этом на поверхности кожи разноцветных пигментированных пятен. Названием «отрубевидный» или «разноцветный» лишай обязан своему внешнему виду — неодинаковой окраске и шелушению на поверхности, которое напоминает отруби. В народе этот лишай называют солнечным — из-за того, что после принятия солнечных ванн или солярия часто возникают рецидивы.
По статистике заражению трубчатым лишаём чаще всего подвержены молодые люди в возрасте до 30 лет.
Причины возникновения трубчатого лишая
Возбудителем трубчатого лишая являются условно-патогенные грибки Pityrosporum ovale, Malassezia furfur и Pityrosporum orbiculare, которые в обычных условиях обитают на коже человека, не причиняя ему при этом никакого вреда. Однако под воздействием определённых условий в организме формируется благоприятный фон для заражения и начинает развиваться патологический процесс.
Спровоцировать развитие трубчатого лишая могут:
- ослабление иммунной системы,
- снижение барьерной функции кожи, вызванное частым использованием антибактериальных косметических средств (мыла, гелей, кремов),
- эндокринные нарушения,
- хронические заболевания желудочно-кишечного тракта,
- повышенная потливость и/или изменение химического состава пота,
- переохлаждение,
- тесная одежда из синтетических тканей,
- злоупотребление солнечными ваннами (интенсивный природный загар или частое посещение солярия),
- генетическая предрасположенность.
Симптомы заболевания
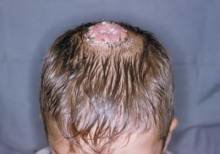
Чаще всего трубчатый лишай локализуется на тех поверхностях кожи, где много протоков сальных желёз:
- спина,
- бока,
- плечи,
- шея,
- голова (включая лицо и волосистую часть),
- грудь,
- подмышки,
- живот,
- пах,
- крупные кожные складки.
Это обусловлено ещё и тем, что скопление липидов является питательной средой для активного роста грибов, а это в свою очередь приводит к нарушениям в работе клеток меланоцитов (вырабатывающих пигмент загара меланин), и поэтому на теле человека появляется множество специфических пятен, которые не загорают и выделяются на фоне загоревшей кожи.
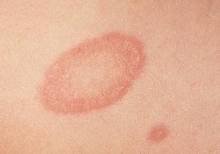
Пятна лишая выглядят следующим образом:
- чётко ограниченные участки кожи округлой формы и разных размеров (по мере роста могут сливаться),
- имеют разный окрас (розовый, жёлтый, светло- и тёмно-коричневый, тёмно-бурый),
- не выступают над поверхностью,
- при внешнем воздействии (поскабливании) пятна немного шелушатся в центре (разрыхление наружного слоя эпидермиса).
Обычно пятна лишая не доставляют никаких беспокойств (кроме своего внешнего вида), но если они стали болезненными, пекут и чешутся, то, вероятно, к лишаю присоединилась вторичная бактериальная инфекция. Её лечат антибиотиками.
Дерматологические исследования трубчатого лишая показали, что развитие заболевания может быть сопутствующим фактором других заболеваний, таких как туберкулёз лёгких и лимфогранулематоз.
Если вовремя (при первых же проявлениях) не начать лечение, грибки способны проникнуть внутрь корней волос и желёз, что приведёт к более длительному течению болезни.
Как и чем лечить трубчатый лишай?
Данный вид лишая не является опасным, однако его симптомы способны ухудшить качество жизни пациента, и поэтому данное заболевание требует грамотного, своевременного и комплексного лечения.
После визуального осмотра дерматологом поражённых участков кожи для подтверждения (или опровержения) диагноза «трубчатый лишай» пациенту назначают:
- дерматоскопию (метод диагностики, проводимый с помощью специального прибора — дерматоскопа — и используемый для оценки изменений структуры кожи и изучения её поражений),
- йодную пробу Бальцера (интенсивное окрашивание 5% раствором йода поражённых участков кожи),
- анализ на симптом Бенье («феномен стружки» — характерное шелушение при соскабливании в местах поражения),
- микроскопическое исследование соскоба (выявление скопления нитей гриба в чешуйках эпидермиса),
- люминесцентную диагностику (выявление специфического свечения пятен лишая при свете люминесцентной лампы Вуда).
Диагностика позволяет отличить трубчатый лишай от витилиго, розового лишая, лепры и вторичных гипопигментаций, а также исключает (или подтверждает) подозрение на сифилитическую лейкодерму и розеолу. При необходимости пациенту назначают дополнительные анализы:
- ПЦР-диагностику или микроскопиу соскоба на предмет выявления бледной трепонемы,
- RPR-тестирование.
Лечат трубчатый лишай по стандартной программе:
- назначают местные и системные противогрибковые препараты,
- рекомендуют не переохлаждаться и не перегреваться,
- рекомендуют тщательно следить за гигиеной тела,
- рекомендуют ограничить до минимума тяжёлую физическую нагрузку,
- советуют исключение психоэмоциональных нагрузок и стрессовых ситуаций,
- рекомендуют отказ от ношения синтетического белья и одежды.
Самолечение трубчатого лишая влечёт за собой развитие целого ряда осложнений, а потому медикаментозные средства и тактику лечения должен подбирать врач (дерматолог) с учётом возраста пациента, возможных аллергических реакций его организма и наличия острых или хронических заболеваний.
Для местной обработки очагов могут назначить:
- салициловый спирт,
- резорциновый спирт,
- серную мазь,
- Ламизил,
- Микозолон,
- Клотримазол,
- Нафтифин,
- Тербинафин,
- Бифалазол,
- Циклоперокс.
Принцип действия этих препаратов — уничтожение очагов инфекции на поражённых участках кожи.
Для системного лечения трубчатого лишая (в случае рецидивов в течение 2 лет) наиболее безопасными противогрибковыми препаратами считаются:
- Кетаконазол,
- Итраконазол,
- Орунгал.
В целях борьбы с изменениями пигментации кожи, после завершения терапии, пациентам рекомендуют прохождение курса Циклосерина. Однако у этого препарата есть противопоказания: заболевания центральной нервной системы, нарушения психики, хроническая почечная и сердечная недостаточность, беременность, лактация и гиперчувствительность к компонентам.
Рекомендации специалистов по профилактике заболевания
Избежать появления трубчатого лишая помогут следующие мероприятия:
- соблюдение элементарных правил гигиены ухода за кожей,
- использование одежды и белья из натуральных волокон,
- обязательная смена белья после гигиенических процедур (принятия ванны или душа),
- при загаре — использование защитных средств для кожи,
- в жаркое время года обработка потеющих участков кожи подкисляющими средствами,
- дезинфекция постельного белья и личных вещей во время лечения и после его завершения.
Будьте здоровы!
Отредактировано 07.01.2024